HPV u žena
Infekcije Humanim Papiloma Virusom (HPV) najčešće su virusne spolno prenosive bolesti.
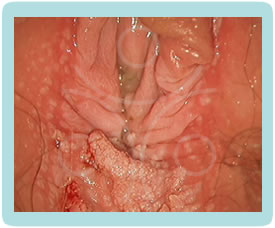
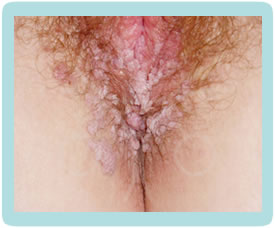
Danas je poznato više od stotinu vrsta HPV koje su podijeljene u dvije skupine - VISOKOG i NISKOG rizika. HPV niskog rizika češće izaziva kondilome na vanjskom spolovilu i rodnici, dok HPV visokog rizika češće izaziva promjene sluznice ušća maternice (cerviksa), ali naravno oba mogu izazivati promjene na rodnici, vanjskom spolovilu i cerviksu.
HPV-u niskog rizika potreban je puno dulji vremenski period da izazove promjene poput onih koje izaziva HPV visokog rizika.
Promjene koje izaziva HPV nazivamo:
- na vratu maternice (cerviksu) - CIN (Cervikalna Intraepitelna Neoplazija),
- na rodnici (vagini) - VAIN (Vaginalna Intraepitelna Neoplazija),
- na vanjskom spolovilu (vulvi) - VIN (Vulvarna Intraepitelna Neoplazija),
- te na anusu i perianalnoj regiji - AIN (Analne Intraepitelna Neoplazija).
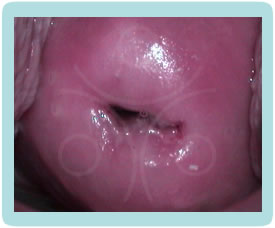
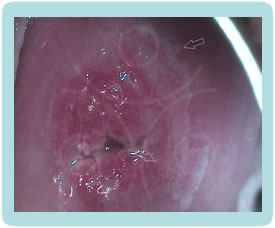
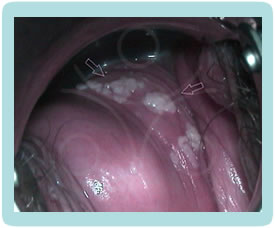
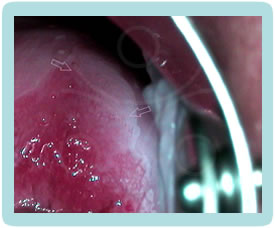
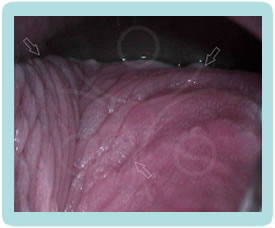
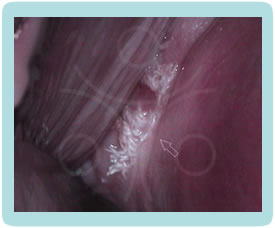
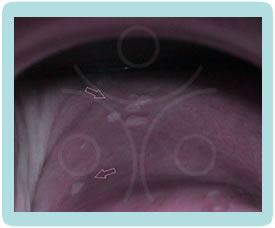
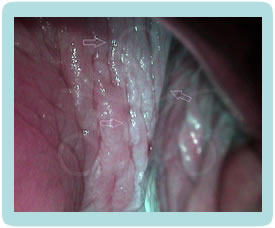
Klinička slika CIN promjena je potpuno nespecifična, pacijentice nemaju subjektivnih smetnji. Golim okom najčešće ne možemo zamijetiti ništa specifično.CIN i VAIN otkrivamo PAPA testom koji radimo uz redoviti ginekološki pregled, dok promijene na vanjskom spolovilu, perianalnoj i analnoj regiji otkrivamo golim okom, ako su promijene vidljive (najčešće kondilomi) ili kolposkopskim pregledom (vulvoskopija, perianoskopija i anoskopija) za promijene koje se ne vide golim okom.
CIN promjene dijelimo u tri stupnja:
CIN I ili blaga displazija je promjena koja zahvaća tek donju trećinu sluznice (epitela). Kod CIN I mogućnost spontane regresije (povlačenja) je čak do 60%. Različita upalna stanja mogu također dovesti do promjene epitela pa se preporučuje učiniti i cervikalne briseve.
CIN II ili srednja displazija je promjena koja zahvaća do 2/3 debljine sluznice koja je u najvećem broju slučajeva povezana s HPV-om.
CIN III ili teška displazija i CIS (Carcinom in situ) je promjena koja zahvaća cijelu debljinu sluznice bez daljnjeg prodora. Te promjene su uvijek povezane s HPV-om.
CIN promjene liječe se prema postupniku. Kod CIN I i CIN II se nakon ciljanog liječenja upale učini HPV tipizacija. Ako je ona negativna ili ako je pozitivan niski rizik preporučuje se ponovna kontrola PAPA testa nakon 4 mjeseca. Ako na ponovljenom PAPA testu i dalje imamo CIN promjenu, preporučuje se učiniti kolposkopiju. Ovisno o nalazu kolposkopije potrebno je provesti daljnju dijagnostiku (biopsiju) i liječenje. Kod HPV visokog rizika i kod CIN III odmah je potrebno učiniti kolposkopiju, te ovisno o nalazu kolposkopije provodi se daljnja dijagnostika (biopsija). Ukoliko je nalaz na cerviksu uredan, a promjene nalazimo na rodnici, potrebno je provesti terapiju rodnice. Od 6 do 8 tjedana nakon biopsije ponavlja se PAPA test. Ukoliko je i dalje prisutna CIN promjena uz kolposkopski nalaz, na cerviksu je potrebno učiniti konizaciju.
Dijagnostika i liječenje
PAPA test je dijagnostička metoda kojom uzimamo obrisak cerviksa kojeg šaljemo na citološku analizu, a služi kao metoda probira u ranom otkrivanju karcinoma cerviksa, odnosno premalignih promjena.
Kolposkopija je dijagnostička metoda kod koje gledamo promjene na cerviksu i rodnici pod povećanjem kolposkopa i do 30 puta, a nakon premazivanja blagom otopinom 3 – 5 % octene kiseline. Nakon aplikacije kiseline stanice promijenjene HPV-om poprimaju bijelu boju.
Ekscizijske metode (metode odstranjivanja promijenjenog tkiva) su metode kojima nakon odstranjenja dijela ili cijelog pomijenjenog tkiva dobivamo preparat koji šaljemo na patohistološku analizu, a time dobivamo i dijagnozu bolesti. Tu spadaju Biopsija i Konizacija.
Biopsiju činimo na više načina:
Punch biopsija je ciljano uzimanje komadića tkiva cerviksa kliještima za biopsiju i provodi se ambulantno. LETZ biopsija (biopsija dijatermiskom petljom) se provodi ambulantno, u lokalnoj anesteziji, petljom promjera 10 mm. Ukoliko se radi o manjoj promjeni, tom petljom se može skinuti promjena u cijelosti. Stoga je LETZ biopsija u velikom broju slučajeva ne samo dijagnostička, nego i terapijska metoda. Klinasta biopsija «biopsija nožem» se čini kod većih promjena pri sumnji na početnu invaziju.
Konizacija se može učiniti na više načina, ali najčešće se koriste sljedeća dva:
Klasična konizacija je operacija koja se izvodi u općoj anesteziji, te se promijenjeni dio cerviksa uklanja rezom «nožem» u obliku konusa, čime se odstrani oko 1/3 cerviksa i cijela transformacijska zona, nakon čega se stavlja šav kojim se rekonstruira cerviks i zaustavlja krvarenje. Takva se operacija izvodi u operacijskoj sali, a pacijentica nakon zahvata ostaje u bolnici nekoliko dana.
LETZ konizacija provodi se ambulantno u lokalnoj anesteziji, a 1 h nakon zahvata pacijentica odlazi kući. Kolposkopski promijenjeni dio cerviksa uklanja se dijatermijskom petljom različitih veličina (15, 20 ili 25 mm) ovisno o veličini promjene. Krvarenje se zaustavlja fulguracijom tako da se stvori «krastica» koja zaustavlja daljnje krvarenje. Tijekom daljnjih 6 tjedana dolazi do zarastanja i obnavljanja cerviksa. Dobiveni konus se kod obje metode šalje na patohistološku analizu koja nam daje konačnu potvrdu nalaza i govori je li promjena u cijelosti otklonjena.
Prednost LETZ konizacije nad klasičnom jest u prvom redu održavanje duljine cerviksa. To je izrazito važno u trudnoći jer se sprječava prerano otvaranje ušća maternice. Nadalje, sama činjenica da se izbjegavaju opća anestezija i bolničko liječenje, imaju veliki značaj pri odluci o navedenoj metodi.
Lokalno-destruktivne metode terapije se provode ambulantno u lokalnoj anelgeziji ili bez nje. Cilj terapije je uništenje promijenjenog epitela, ali veliki nedostatak ove metode je što se ne dobiva preparat za patohistološku verifikaciju. Tu spadaju Krioterapija, Elektokauterizacija i Laser vaporizacija.
Liječenje promjena na rodnici, vanjskom spolovilu i perianalnoj regiji provodimo na sljedeće načine:
Fulguracija (elektrokoagulacija iskrom) se provodi kod promjena na rodnici, vanjskom spolovilu i perianalnoj regiji. Tom metodom u lokalnoj anesteziji vršimo "spaljivanje" sluznice kojim izazivamo ljuštenje promijenjene sluznice odnosno kože vanjskog spolovila. Ona se nadomjesti zdravom sluznicom, odnosno kožom.
Terapija premazivanja provodi se ukoliko su prisutne mnogobojne promjene (kondilomi) koje zauzimaju veliku površinu. Terapija se može provoditi premazivanjem, npr. 5Fu (5-fluoracil) kremom ili Podophylinom.
Krioterapija je lokalno-destruktivna metoda kojom efekt pothlađivanja odnosno zamrzavanja nastaje hlapljenjem tekućeg dušika (N2O) na temperaturi -180 °C što dovodi do smrzavanja i uništenja stanica (tzv. krionekroza). Nakon terapije dolazi do ljuštenja epitela, koji se nadomještava novim, zdravim epitelom.
Danas još uvijek nemamo lijeka kojim bismo izliječili prisutni virus HPV, već uklanjamo promjene koje on izaziva u našem tijelu i na taj ga način uklanjamo iz tijela. Žene koje imaju HPV se moraju puno češće kontrolirati nakon završene terapije, te ako su im PAPA testovi uredni u razdoblju od dvije godine po završenoj terapiji, smatramo izliječenima.
Naravno da nije dovoljno da samo žena provodi liječenje, potrebno je da i njezin partner dođe na pregled i peniskopiju. Potrebno je liječiti oba partnera jer samo na taj način možemo doći do brzog i uspješnog izlječenja!
Peniskopija je dijagnostička metoda kojom kod muškaraca gledamo promjene na penisu pod povećanjem kolposkopa i do 50 puta, a nakon premazivanja blagom otopinom 3 – 5 % octene kiseline. Nakon aplikacije kiseline promjene poprimaju bijelu boju. Takve promjene nazivaju se subkliničkim promjenama (ravni kondilomi). Peniskopiju je potrebno preporučiti svakom muškarcu čija partnerica ima dokazanu HPV genitalnu infekciju, kako bi se spriječilo uzajamno prenošenje virusa!
PREVENCIJA HPV GENITALNIH INFEKCIJA
U Europi su odobrena dva profilaktička cjepiva protiv HPV-a: četverovalentno cjepivo Gardasil® (Sanofi Pasteur MSD), te dvovalentno cjepivo Cervarix® (GlaxoSmithKline Biologicals). Oba cjepiva imaju dobra sigurnosna svojstva. Oba cjepiva štite protiv HPV tipova 16 i 18, koji su prema procjeni odgovorni za 73 % svih slučajeva raka vrata maternice u Europi. Gardasil štiti i od HPV tipova 6 i 11, koji su najčešći uzročnici bradavica na spolnim organima. Velika klinička ispitivanja III. faze pokazala su da u žena koje ranije nisu bile izložene HPV-u oba cjepiva sprečavaju nastanak više od 90% prekanceroznih lezija povezanih s HPV tipovima 16 odnosno 18. Ova se cjepiva daju u tri doze tijekom šest mjeseci. Cjepivo je odobreno za djevojke između 9 i 26 godina koje nisu zaražene HPV-om. Smatra se da bi za takvu profilaktičku vakcinu ciljna populacija trebale biti djevojke koje još nisu stupile u spolne odnose, te bi se na taj način zaštitile. Učinak cjepiva na mušku populaciju je još uvijek upitan. Osim tzv. profilaktičkih cjepiva, istražuju se i terapijska cjepiva koja bi se davala osobama koje su već zaražene HPV-om, a služila bi za prevenciju stvaranja karcinoma Terapijska cjepiva su još uvijek u fazi ispitivanja!